母乳バンク “ドナーミルク”がつなぐ小さな命
2013年から「母乳バンク」を立ち上げ、“ドナーミルク”で小さな体で生まれた赤ちゃんたちの命を救う取り組みを行う昭和大学小児科主任教授の水野克己医師に話を聞きました。
(聞き手・社会部 野中祐美 母乳バンクのドナーを経験)
■年間5000人の赤ちゃんに必要 “ドナーミルク”
東京・日本橋に水野先生が運営されている「母乳バンク」があります。ここでつくられている“ドナーミルク”は、早産などで、小さな体で生まれた赤ちゃんに、お母さんの母乳がすぐに与えられない場合、医療現場で提供されているものです。
この“ドナーミルク”は、2013年からこれまで700人を超える赤ちゃんに提供されてきました。しかし、国内では早産で生まれるなどした年間5000人もの赤ちゃんが、このドナーミルクを必要としているとされています。
――“ドナーミルク”にはどんな効果があるのでしょうか
まず、ドナーミルクとは感染症検査などをクリアした、ほかの母親から寄付された母乳を低温殺菌処理したものです。1500グラム未満の体重で生まれた赤ちゃんは、腸が未熟なため「牛の乳由来の粉ミルク」はうまく消化できず、粉ミルクでは腸粘膜の成熟が遅れてしまいます。
さらに、適切な腸内細菌叢、いわゆる腸内フローラが確立されにくい。このため、腸が壊死してしまう「壊死性腸炎」にかかる危険性があるのです。
母親が病気や体調が整わないなどの理由で母乳が与えられない場合に、そのつなぎとして出生後早い時期からドナーミルクを与えると、小さくうまれた赤ちゃんの未熟な腸を成熟させる効果があります。
――母乳の出は人によっても違いがあり、体調にも左右されるので、早産などで心も混乱している状態の中、すぐに母乳を与えるのは難しいということでしょうか
体の仕組みとしては、出産すれば早産であっても母乳は出ます。しかし、実際は母親の病気治療のために分娩を早めたり、予期せぬ早産となり精神的な負担もあったりと、産後すぐから母乳が十分な量出るのは難しい場合も少なくありません。
生まれてきた赤ちゃんは本来、お母さんのおなかの中で羊水をのんで腸を成熟させるはずでした。そのため、おなかの中でもらえるはずだった栄養に近く、腸に負担のない母乳で栄養をもらうことが必要で、母乳が与えられない場合は、ドナーミルクを生後6時間くらいから与えるのが理想的だといえます。
――ドナーミルクを導入している病院からは、壊死性腸炎にかかる赤ちゃんがゼロになったとの報告があがっているそうですが、ドナーミルクには「壊死性腸炎」を防ぐ以外にはどんな効果がありますか
早産児であっても栄養ルートの基本は腸を通してです。ドナーミルクで早い段階から適切な栄養を与えることで臓器が成熟するため、視力・聴覚・肺の障害や認知機能低下、脳性マヒなどを防ぐ効果も期待できます。
■“命救われた” ドナーミルク利用家族の声
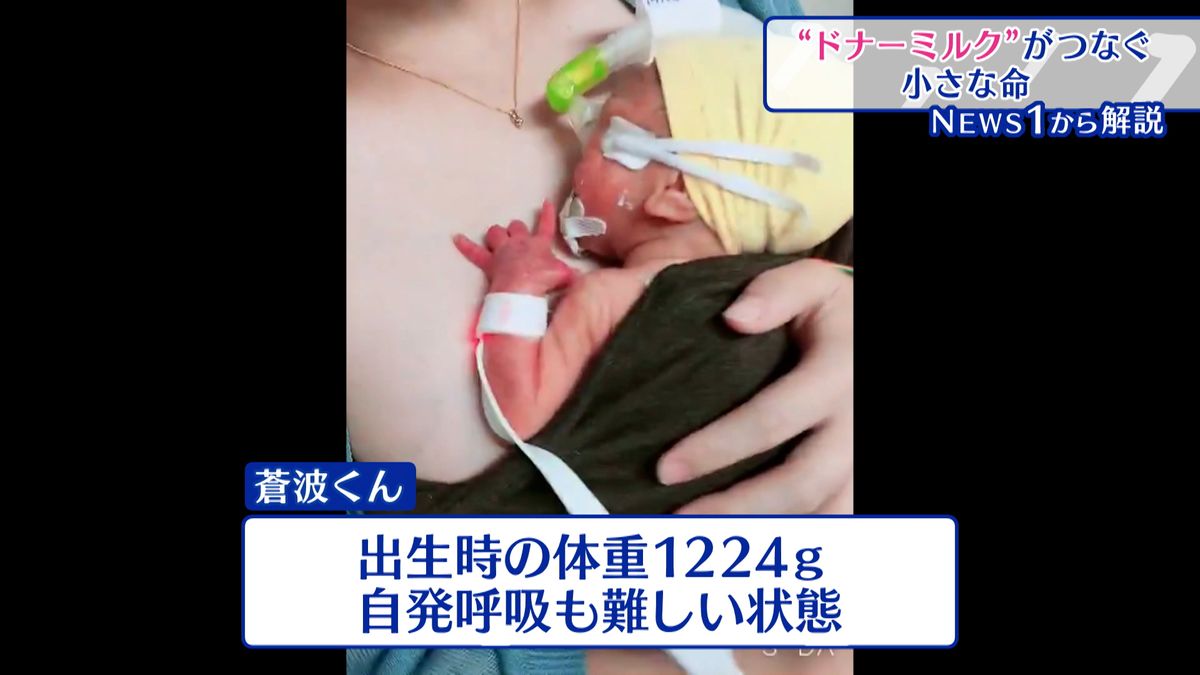
都内に住む松藤みずきさんは、出産予定日より2か月以上も早く陣痛が来てしまい、長男の蒼波くんを出産しました。生まれた時の蒼波くんの体重は1224g。自発呼吸も難しい状態だったといいます。
みずきさんはすぐに母乳を与えられる状況ではなかったため、蒼波くんには生後4日間ほどドナーミルクが提供されました。現在、蒼波くんはとても元気に育っています。
「ドナーミルクをこの子がもらって生きられたっていうのは絶対忘れちゃいけないって思います。元気になった子がちゃんといるよってことを知ってもらえたらと思います」みずきさんはこのように話していました。
――私(記者)も育休中に母乳を寄付するドナーとして活動させていただきました。自分の子どもに与える以外の余剰分を冷凍保存して送るので、搾乳し続けるのが大変な日もあったのですが、それ以上に、赤ちゃんの命とお母さんの心を救うお手伝いが、母乳の寄付でできる、ということに意義を感じて活動していました。
■“ドナーミルク”国内で普及の遅れ、そのワケは
――現在どのくらいの医療機関でドナーミルクは導入されているのでしょうか
全国で50を少し超えたくらいです。国内には新生児集中治療室を備えた医療機関が400程度あると考えると、普及はまだまだ道半ばだと言えます。
――これだけ効果が期待されるものなのになぜ普及の遅れがあるのでしょうか
もともと日本には「もらい乳」といって、病院内で母乳がよく出るお母さんがいるとお裾分けしてもらい、低体重で生まれた赤ちゃんにあげる文化があったため、母乳バンクは必要とされていませんでした。
しかし、2012年に殺菌処理がされていなかったために「もらい乳」が原因で赤ちゃんが感染症を引き起こす事態が起き、母乳が感染性のある体液という認識が広まってしまいました。その結果、「もらい乳」を中止する医療機関が相次ぎました。
この「もらい乳」が禁止された結果、母親の母乳が与えられない場合の選択肢がなくなり、粉ミルクを使うようになったところ壊死性腸炎が増えたという施設もあるのです。
だからこそ、いま日本には母乳バンクという仕組みが必要なのです。
■“ドナーミルク”の安全性は? 新型コロナでも?
――このドナーミルクを利用する際、どの程度の安全性が確保されているのかも気になりますが、いかがですか
低温殺菌処理をすることで、ある程度の生理活性物質は減りますけれども、母乳に含まれる栄養成分はほぼ失われません。殺菌処理の前後で培養検査も行って安全性を確認しています。
――例えば、ドナーが新型コロナに感染していたとわかった場合でも、そのドナーミルクに問題はないのでしょうか
ドナーの方にはチェックリストもつけて、体調が悪い時の提供は避けてもらっている前提があります。それでも無症状の方もいらっしゃるでしょうから、そういった場合に新型コロナのウイルスが入っていたとしても、低温殺菌処理で感染性がなくなるということは証明されています。
■災害時に救えなくなる命 “ドナーミルク”普及の課題
――先月、日本財団もこの活動を支援したいと母乳バンクを設立し、先生も理事長に迎えられましたが、今後ドナーミルクを国内で普及させるためにはどんな課題があるのでしょうか
大きく2つの課題があります。
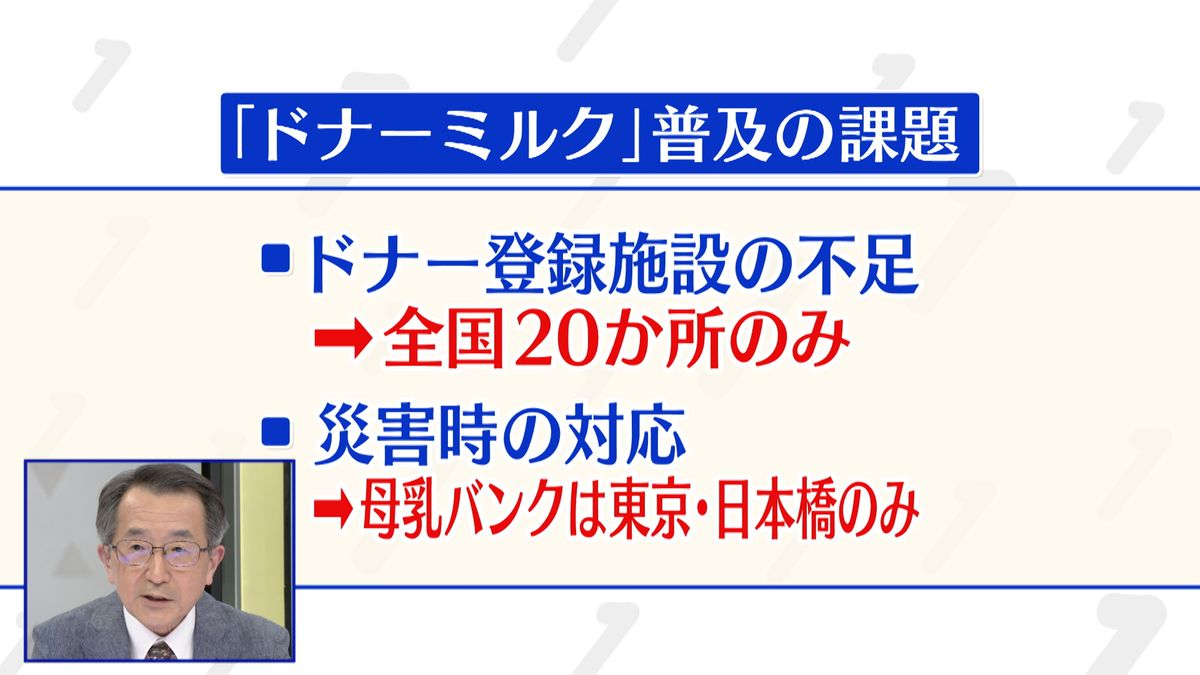
まず、ドナー登録施設が足りない。小さく生まれた赤ちゃんのためにドナーになりたいというお母さんはたくさんいらっしゃるんですが、対応できる医療機関が全国20か所しかありませんので、今後広めていかなければならないと思っています。
それからもうひとつは災害時の対応です。
今ある母乳バンクは2つとも東京・日本橋という立地です。今後起きるとされている首都直下地震などの災害で、ドナーミルクを提供できない事態になった場合には、助けられたはずの命が助けられなくなる。そういうことが絶対にあってはならないと思っています。
生まれた赤ちゃんひとりひとりが大切な国の宝です。この活動に参加する医療者もぜひ増えてほしいと思っています。