iPS細胞から作った心筋細胞を「心筋球」にして心臓に注入する世界初の治験 安全性と有効性を確認

あらかじめストックされたヒトのiPS細胞から心臓の筋肉の細胞を作り、それを「心筋球」というかたまりにして、重い心不全の患者の心臓に注入する、世界初の治療法を開発中の医療ベンチャー企業Heartseed社。福田恵一社長(慶応大学名誉教授)が7月30日、会見を行い、「前期治験」で安全性と有効性が確認されたとして、今後、さらに多くの心筋細胞を注入する「後期治験」に進むと発表した。福田社長にこの治験の詳細について聞いた。
──iPS細胞由来の心筋細胞を心筋球にして移植(心臓に針で注入)する世界初の心臓の治療の意義は
この治験では、心臓移植の適応にならない、非常に重症な患者さんを対象にしました。薬物治療だけでは十分な効果がなかった患者さんに、iPS細胞から作った心臓の筋肉の細胞を移植して、心臓の筋肉を補填(ほてん)したところ、心臓の収縮を強くさせることができると分かったのです。従来の治療法では救えなかった患者さんを救える可能性が出てきた、非常に大きなことだと考えています。
──ことし5月までに5人の患者さんを対象に行われた治験(前期)の結果について
まず、安全性では、致死性不整脈、腫瘍(がん)形成、拒絶反応等の問題は起こっておりません。通常の心臓手術に伴う変化のみの報告となっております。有効性では、心筋細胞を移植した(心臓の)領域のおよそ80%強で手術後に心筋壁の運動が改善しておりました。半年以上が経過した4例の経過を見てみますと、4例中3例で明らかな改善を認めております。
改善が見られなかった患者さんはもともと補助人工心臓を入れる予定の最重症の患者で、再生心筋細胞を移植した部位では収縮が改善されておりましたが、移植していなかった部位の悪化が強かったため、全体の心機能として改善が認められなかったことが分かりました。
──どのような課題を克服されてここに至ったんでしょうか。
一つには不整脈、もう一つは腫瘍形成のそして三つ目は移植細胞を移植したときの生着率が課題でした。まず不整脈についてです。実は心筋細胞は3種類あり、心室筋細胞、心房筋細胞、ペースメーカー細胞のうち、iPS細胞から心室筋の細胞だけを作ることが、不整脈を減らすために非常に重要なんです。我々はこれを克服することができた。
それから腫瘍形成に関しては、iPS細胞が残った状態のものを移植すると、それががんになる可能性があるので、我々は特別な培養液を利用して、iPS細胞が生存し得ないような条件を決めることができた。それで心筋細胞だけを選択的に集めて、純度99%以上の心筋細胞を作ることができるようになった。これによって腫瘍形成を心配する必要が全くなくなったのです。
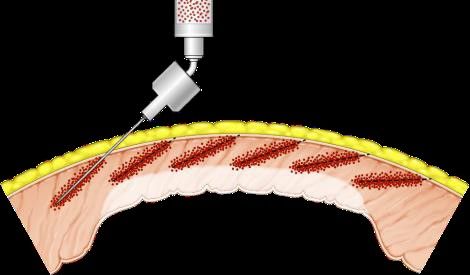
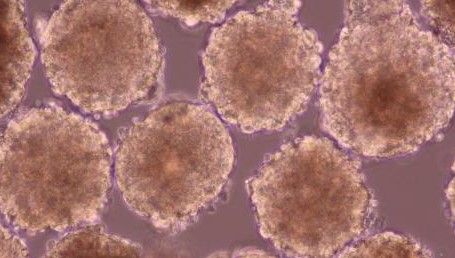
そして最後に移植方法を工夫して、心臓に注入した心筋細胞がしっかりと生着できるようにした。当初、バラバラの状態で心筋細胞を移植したところ、せいぜい5%ぐらいしか、生き残らないんですが、心筋細胞を約1000個集めた「心筋球」を作ることで、生着する効率を20倍以上上げることができた。これによって、我々だけが世界の中で初めて臨床治験にたどり着くことができたと考えています。
──心臓の筋肉は一度失われると再生しないと聞きました
まず骨格筋は筋トレをするとムキムキになる、つまり増やすことができますが、心臓の筋肉は違います。例えば心筋梗塞で心臓の筋肉が死んでしまいますと、再生することができない。
ですから、いろんな心臓病で、心筋細胞が失われると、少ない数の心筋で心臓を維持しなきゃいけない。そこで最終的に心筋細胞が足りないために心不全になってしまう。
昔から心筋細胞を補えば、心不全を治療できるのに、と言われていましたが、心筋細胞を補う技術がなかった。そこで我々はiPS細胞から心臓の筋肉の細胞を作って、これを安全かつ、効率的に移植をする技術開発を長くしてきたわけです。
──元々のきっかけは?
私が20代の頃、拡張型心筋症という、心臓移植しか治療法がないと考えられる10代の患者さんを担当することがありました。当時は心臓移植もできず、有効な治療法がない。
そこでこういった患者さんを救いたいと思って研究を始め、アメリカからの留学から帰り、1995年に最初に取り組んだのは、骨髄の中にある幹細胞から心筋細胞を作ることでした。この開発に成功したのが1999年です。
世界的には非常にもてはやされた研究で、世界の再生医療の発端になった研究ですけども。骨髄の細胞からは大量に心筋細胞を作ることができないので、我々はヒトのES細胞から心筋細胞を作ることを2001年に開始しました。
しかしES細胞は制約が多くて、治療にも行き詰まったところで、2006年に山中先生がiPS細胞を開発され、すぐに山中先生にご連絡をして、2007年からiPS細胞を用いた心臓の再生医療の研究を行って、やっと心臓の筋肉を作れるようになりました。
──苦労した点は
最初はバラバラの状態で心筋細胞を移植して、何回繰り返しても、良い結果が得られない。原因を一つ一つ確かめたわけです。細胞をバラバラの状態にするためには、通常酵素の処理を行いますが、そうしますと、心筋細胞の表面の重要な蛋白が壊されてしまい、場合によって多くの細胞が死んでしまうことが分かりました。
そこで、バラバラに移植するのではなく、心筋細胞を約1000個集めた「心筋球」というかたまりにして移植する方法を思いつきました。どうやれば心筋球ができるのか、あるいは丈夫な心筋細胞ができるのか、など一歩一歩開発していった。前に似たような研究がないものばかりで、自分で確かめなければいけないので、とても時間がかかった。
移植した心筋細胞が最も効率的に働くためには、周りに元々の患者さんの心筋細胞がいた方が、心筋細胞同士がつながって、収縮してくれますので、効果は出やすいと思う。心筋細胞が全くなくなっているところは、いわゆる線維化といって硬くなって、かさぶたみたいな組織ですから、そこに心筋細胞を移植することも求められる。
どの部分にどのぐらいの心筋細胞を移植することが、一番効果的なのか?治験をする中で、患者さんに教えていただく、と、我々は謙虚な姿勢で臨んでいきます。
──今後の見通し、実用化のめどは
前期治験では、5000万個の細胞を移植しましたが、今後、高用量(約1億5000万個)の心筋細胞を投与する(後期)治験を行いたいと考えています。投与が終わった後、1年間の観察期間を経て、データを評価する期間があり、それを考えますと、(承認申請は)2027年ぐらいかなと思っています。
また胸を開く手術だけではなく、我々はカテーテルも開発しており、カテーテルによる投与の方がより患者さんにとっては負担が少ない、より多くの患者さんに移植できるようになる。これもできるだけ早い時期に治験を始めたいと考えています。
従来は心臓移植しかなかったような重症な患者さんにも、あるいは(心臓移植の対象にならない)高齢の患者さんにもこういった治療法を普及させることができるんじゃないかと考えています。
──今後、仮に承認された場合、治療費はどのぐらいか?
薬価を決めることは我々ができることではないのですが、現状では高純度の高機能の心筋細胞を作ること、心筋球を製造するにも非常に高いコストがかかっています。製造方法をより効率的にすること、あるいは自動化も必要で、その開発に非常に高額な費用がかかるわけです。
売り上げもまだない段階で開発費を確保できないと、ベンチャーにとって大変な苦難の道になります。そういった十分な資金を与えていただければ、我々はベストを尽くして、より安価に心筋細胞を作る方法を考案していきたい。
そのため、初期の段階では、開発費を出していただくためにも、ある程度の高額の費用を見積もっていただけると大変ありがたい。それによってベンチャー企業自体も非常に大きく成長し、それが患者さんの恩恵につながります。また国際競争力を高め、外貨を生むような産業の創出につながるのではないかと考えています。
──これまでをふりかえってみての思いは
かなり冒険に近いことの連続でしたが、最終的にこのような医療につながることは私にとって無上の喜びです。国も最近ベンチャーを育成する支援を行ってくれていて、我々も先駆者としての責任がありますので、治療法の開発を成功させたいと考えています。